Είδη Παθήσεων - Όγκοι της Θηλής του Vater
Ταξινόμηση
Η θηλή του Vater σχηματίζεται από τη συνένωση του χοληδόχου με τον παγκρεατικό πόρο, στο σημείο εκβολής τους στο έντερο (2η μοίρα του δωδεκαδακτύλου). Επομένως, όλοι οι όγκοι της περιοχής προέρχονται είτε από χολαγγειακό είτε από παγκρεατικό είτε από εντερικό επιθήλιο. Αυτοί οι όγκοι μπορεί να είναι καλοήθεις (αδενώματα) ή κακοήθεις (αδενοκαρκινώματα).
Επιδημιολογία
Οι όγκοι της θηλής του Vater συναντώνται στο 0.2% του πληθυσμού. Οι περισσότεροι είναι αδενώματα. Τα αδενοκαρκινώματα είναι εξαιρετικά σπάνια. Η ετήσια επίπτωσή τους είναι ένα νέο περιστατικό για κάθε 300000 πληθυσμού, αποτελούν δε το 1% των καρκίνων του γαστρεντερικού συστήματος. Διαπιστώνονται σε άτομα που έχουν ξεπεράσει το 60ο έτος ηλικίας (εικόνα 1).
Προδιαθετικοί Παράγοντες
Ασθενείς με σύνδρομο οικογενούς πολυποδίασης (FAP) έχουν αυξημένο κίνδυνο ανάπτυξης όγκων στη θηλή του Vater. Επιπλέον, άλλοι προδιαθετικοί παράγοντες είναι η σφιγκτηροτομή (του Oddi), η χολοκυστεκτομή και το κάπνισμα.
Φυσική Ιστορία
Τα αδενώματα, αν και καλοήθειες, αποτελούν προκαρκινικές οντότητες. Θεωρητικά, μετά την πάροδο πολλών ετών, όλα τα αδενώματα μπορούν να εξαλλαγούν σε αδενοκαρκινώματα (adenoma – adenocarcinoma sequence). Στην πραγματικότητα, στο 40% των εξαιρεθέντων αδενωμάτων ανευρίσκονται ήδη εστίες κακοήθειας. Η πλήρης εξαίρεση ενός μη εξαλλαγέντος αδενώματος ισοδυναμεί με ίαση. Αντίθετα, η πλήρης εξαίρεση ενός αδενοκαρκινώματος της θηλής του Vater οδηγεί σε ίαση μόνο στο 50% των περιπτώσεων.
Κλινική Εικόνα και Διάγνωση
Οι περισσότεροι ασθενείς παρουσιάζονται με ίκτερο (κιτρίνισμα του δέρματος). Λίγοι ασθενείς εμφανίζουν μέλενες κενώσεις (μαύρα κόπρανα). Κοιλιακός πόνος υπάρχει σπάνια. Από τις αιματολογικές εξετάσεις μπορεί να διαπιστωθεί αύξηση της χολερυθρίνης, της γ-GT, της αλκαλικής φωσφατάσης, του CA19-9 και του CEA. Η διάγνωση συνήθως τίθεται με δωδεκαδακτυλοσκόπηση (και τη συνοδό βιοψία της μάζας) και επιβεβαιώνεται με ενδοσκοπικό υπέρηχο και με MRCP/ERCP. Η αξονική και η μαγνητική τομογραφία άνω κοιλίας χρησιμοποιούνται για την ανίχνευση πιθανών μεταστάσεων.
Σταδιοποίηση
Στην περίπτωση διάγνωσης αδενοκαρκινώματος, η νόσος σταδιοποιείται ανάλογα με την έκτασή της (T in situ, T1, T2, T3, T4), την ύπαρξη λεμφαδενοπάθειας (Ν0, Ν1) και την ύπαρξη μεταστάσεων (Μ0, Μ1).
Θεραπεία
Η εξαίρεση αποτελεί τη μόνη τελεσίδικη θεραπεία των ασθενών με όγκο στη θηλή του Vater. Τα αδενώματα εξαιρούνται κατά κανόνα ενδοσκοπικά. Σε περίπτωση αδυναμίας πλήρους εξαίρεσης ενός αδενώματος με ενδοσκοπικά μέσα, χρησιμοποιείται η διαδωδεκαδακτυλική ληκυθεκτομή. Τα αδενοκαρκινώματα εξαιρούνται κατά κανόνα με επέμβαση Whipple’s. Σε επιλεγμένες περιπτώσεις, και για αδενοκαρκινώματα ΤisN0M0, αντί για Whipple’s, μπορεί να χρησιμοποιηθεί η διαδωδεκαδακτυλική ληκυθεκτομή με συνοδό λεμφαδενικό καθαρισμό. Στα εξαιρέσιμα αδενοκαρκινώματα προχωρημένου Τ ή Ν σταδίου χρησιμοποιείται μετεγχειρητική χημειοθεραπεία και ενίοτε ακτινοβολία.
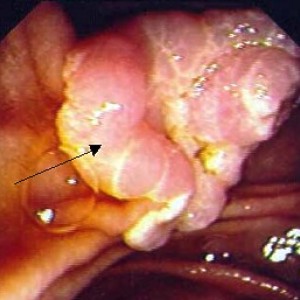 Εικόνα 1. Ενδοσκοπική εικόνα αδενοκαρκινώματος της θηλής του Vater σε γυναίκα ηλικίας 61 ετών. Με μαύρο βέλος σημαίνεται το μόρφωμα. Η ασθενής υποβλήθηκε σε επέμβαση Whipple’s.
Εικόνα 1. Ενδοσκοπική εικόνα αδενοκαρκινώματος της θηλής του Vater σε γυναίκα ηλικίας 61 ετών. Με μαύρο βέλος σημαίνεται το μόρφωμα. Η ασθενής υποβλήθηκε σε επέμβαση Whipple’s.
